Der Krankenhauskeim – wie gefährlich ist er? Welche Symptome & Anzeichen? Sind Besucher auch davon betroffen? Wie entstehen solche Keime und was Sie dagegen tun können, erkläre ich in diesem Artikel:

Die schlimmsten Infektionskrankheiten
02/05/2018
Wie erkenne ich, ob ich Brustkrebs habe?
30/08/2018Wie ansteckend ist der Krankenhauskeim?
Der unsichtbare Feind
Es scheint paradox. Da begibt man sich in die Hände eines Krankenhauses, um Hilfe zu erfahren und läuft doch Gefahr wegen einer anderen Erkrankung nie wieder in seine gewohnte Umgebung zurück zu kommen.
Was macht ein Krankenhausaufenthalt und vor allem ein Aufenthalt auf einer Intensivstation so gefährlich?
Die Antwort ist einfach: es sind gerade die kleinsten Lebensformen die wir Bakterien nennen, die die Lebensform Mensch zu Fall bringen können. In Europa sterben mittlerweile mehr Menschen durch Krankenhauskeime als durch Verkehrsunfälle und Gewaltverbrechen zusammen.
Wie gefährlich sind Krankenhauskeime?
In Europa verursachen Klinikkeime ca. 2,6 Millionen Infektionen jährlich, an denen etwa 91.000 Menschen sterben. Multiresistente Bakterien sind schon länger ein Problem: Keime, gegen die kein Antibiotikum mehr hilft. Neue Daten des Robert-Koch-Instituts belegen, dass sie sich immer mehr ausbreiten. Ein bekannter Vertreter dieser Keine ist der Multiresistente Staphylokokkus Aureus kurz MRSA abgekürzt. Multiresistenz besagt nichts anderes als dass solche Keime.
Diese Artikel könnten Sie interessieren:
Sind Krankenhauskeime für Besucher gefährlich?
Nein, Menschen, die über ein gesundes Immunsystem brauchen sich in der Regel nicht vor diesen Keimen zu fürchten. Auch für Schwangere besteht keine erhöhte Gefahr. Ausnahmen sind natürlich Infektionen wie eine offene Tuberkulose oder seltene Viruserkrankungen, die jedoch extrem selten in Krankenhäuser zu finden sind. Meist liegen mit diesen Infektionen betroffenen Patienten in Isolierstationen.
Welche Symptome können kann der MRSA auslösen?
Ist dieser Kein im Blut oder auf der Schleimhaut nachweisbar, kann dieser bei abwehrgeschwächten Menschen eitrige Infektionen der Haut, Durchfall und erbrechen aber auch schwerste Entzündungen von Organen wie z. B. Lungenentzündungen oder Harnwegsinfektionen verursachen. Die schlimmste und gefährlichste Form ist die Sepsis (Blutvergiftung), die in über 30-40% der Fälle tödlich verlaufen kann.
Wie kommt es zu solchen Infektionen?
Die Gründe für diese Infektionen sind vielfältig. Patienten im Krankenhaus benötigen oft invasive Untersuchungen oder Therapien, zum Beispiel bekommen sie Katheter gelegt oder werden an Beatmungsgeräte angeschlossen. Das alles sind Eintrittsschienen für Erreger in den Körper. Dabei müssen Bakterien nicht immer aus der Umgebung stammen. So können etwa auch Keime, die auf der Haut des Patienten leben, über einen Katheter in den Körper gelangen und dann eine Krankheit auslösen.
Wodurch entstehen solche resistente Krankenhauskeime?
Antibiotikaresistenz Krankenhauskeime
Bei Bakterien vollzieht sich der Generationswechsel im Vergleich zum Menschen sehr rasch. Kommen Keime häufiger mit Antibiotika in Kontakt, können zufällige Veränderungen im Erbgut einzelner Erreger (sog. Mutationen) zu einem Erbgut führen, welches das Bakterium gegen Antibiotika resistent macht. Durch diese Selektion treten zunächst nur vereinzelte resistente Bakterien auf, die aber bei erneuter Gabe eines Antibiotikums einen Überlebensvorteil haben und sich somit weiter ausbreiten können.
Multiresistenter Keim
Viele gesunde Menschen tragen diese gefährlichen und widerstandsfähigen Keime auf ihren Schleimhäuten ohne Probleme zu haben. Wird jedoch der Organismus durch eine schwere Begleiterkrankung geschwächt, wie dies häufig auf einer Intensivstation der Fall ist, können diese Bakterien eine fatale Infektion bewirken. Man kann demnach sagen, dass Erreger unter anderem deshalb eine Antibiotikaresistenz entwickeln, weil Antibiotika bei Mensch und Tier zu häufig und oft nicht zielgenau verabreicht werden.
Rücksichtsloser Umgang mit Mitteln gegen multiresistente Keime
Ein weiteres gutes Beispiel für den oft bedenkenlosen Umgang mit Antibiotika geben fast alle großen deutschen Generikahersteller (Pharmafirmen, die günstigere Kopien von bereits bekannten Antibiotika herstellen) wie z.B.
- Ratiopharm
- Hexal
- Stada
Infektionsmediziner vom Universitätsklinikum Leipzig haben gemeinsam mit den Reportern im November vergangenen Jahres eine Reihe von Wasserproben in Hyderabad, eine Millionenstadt in Pakistan mit mehr als 200 Produzenten, genommen. Die Proben wurden anschließend vom Institut für Biomedizinische und Pharmazeutische Forschung (IBMP) in Nürnberg auf Rückstände von insgesamt 25 verschiedenen Medikamenten untersucht.
Medikamente im Abwasser
Tatsächlich fanden die Wissenschaftler Antibiotika sowie auch Pilzmedikamente in den Gewässern. Die Konzentrationen lagen teils hundertfach oder gar mehrere Tausend Mal über vorgeschlagenen Grenzwerten für die jeweiligen Substanzen. Der renommierte, schwedische Umweltpharmakologe Joakim Larsson sagt, viele der gemessenen Werte seien so hoch, dass es keine andere vernünftige Erklärung dafür gebe als Industrieabwässer.
Bakterien mutieren und werden multiresistent
Der Leiter des IBMP, spricht von einer “Zeitbombe”. „Denn wenn Antibiotika in die Umwelt gelangen, entwickeln Bakterien, die dort leben, Abwehrmechanismen gegen die Mittel“, so das Fazit des Wissenschaftlers, „Bakterien werden also resistent und breiten sich verstärkt aus, da sie gegenüber anderen Bakterien einen Überlebensvorteil haben“. Natürlich lehnten alle betroffenen Pharmafirmen Interviews zu dem Thema ab.

Welche Mittel gibt es gegen diese resistenten Klinikkeime?
Bei betroffenen Patienten fallen die meisten sonst sehr gut wirksamen Antibiotika aus, man spricht hier von einer Antibiotikaresistenz. Ärzte müssten in diesen Fällen oft auf die “Reserve der Reserve” zurückgreifen. Diese haben den Nachteil hoher Kosten und eines teils ausgeprägten Nebenwirkungsspektrums. Leider haben die Pharmafirmen es verpasst rechtzeitig neue Antibiotika zu entwickeln, da dies große Summen in der Erprobung verschlingen und letztendlich nicht genügend Profit bringen. Wesentlich lukrativer sind da neue Medikamente in der Krebstherapie.
Wie kann man die Ausbreitung resistenter Keime vermeiden?
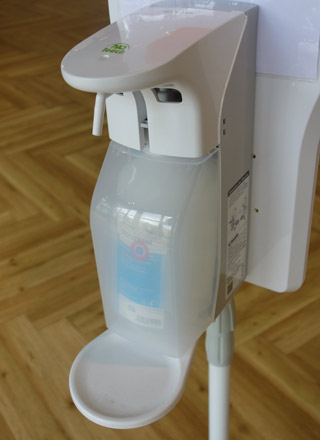
Die wichtigste Massnahme ist eine penible Einhaltung der Hygienevorschriften. In den Krankenhäusern sollte vor Zutritt zu einer Station oder einem Krankenzimmer ein Desinfektionsmittel bereitstehen, damit das Personal die Keime nicht von einem Krankenbett zum anderen verbreiten. Leider sehe ich solche Desinfektionsmittel nur sehr selten in den Krankenhäusern. Nur die großen Kliniken verfügen über einen Krankenhaushygieniker, dies aufgrund des erheblichen Kostendrucks, unter dem die kleineren Kliniken stehen.
Glücklicher Weise sind seit einigen Jahren Antibiotika hier in Spanien nur auf Rezepte erhältlich, doch leider kam diese Massnahme sehr spät. In Ländern wie Italien und Griechenland ist das Problem mit resistenten Keimen noch wesentlich ausgeprägter.
Ärzte sollten den Mut haben Antibiotika nur dann zu verschreiben, wenn auch nachweislich ein schwerer bakterieller Infekt nachgewiesen werden kann. Hier helfen neben den klinischen Beschwerden auch ein Blick auf die Entzündungsparameter im Blut (z.B. CRP und Prokalzitonin).
Abhilfe kann auch eine Verschärfung der Richtlinien und Kontrollen für Pharmafirmen, die Antibiotika in die EU importieren verschaffen. Ebenso sollte die Massentierhaltung besser überwacht werden. Immer noch werden zu viele Antibiotika im Futter dieser Tiere beigemengt.
Fazit:
Schon heute sterben mehr Menschen an Infektionen im Krankenhaus als durch Verkehrsunfälle. Multiresistente Krankenhauskeime stellen daher sowohl aktuell aber vor allem auch in naher Zukunft eine sehr große Herausforderung dar. Die Weltgesundheitsorganisation warnt vor einer globalen Ausbreitung resistenter Infektionserreger ohne Option einer ursächlichen Therapie von Infektionskrankheiten wegen klinischer Unwirksamkeit aller verfügbaren Antibiotika. Nur ein verantwortungsvoller Umgang mit Antibiotika sowie die strikte Einhaltung der Hygienemassnahmen können eine ungehinderte Ausbreitung dieser Keime vermeiden.
